- Home
- Humanmedizin
- Assistenzarzt
Der weinende Patient
Diagnose: 'depressive Episode'
Dr. med. Claus Wolff-Menzler (Gastartikel MMW)
Wir freuen uns, den Besuchern unserer Webseite an dieser Stelle in regelmäßiger Reihenfolge lesenswerte Gastartikel aus der renommierten Zeitschrift MMW Fortschritte der Medizin präsentieren zu können. Am Ende des Artikel findet sich ein Hinweis auf volle 12 Ausgaben eines unverbindlichen und kostenlosen Testabos.
Heutiger Gastbeitrag:
Diagnose: „depressive Episode“ - Der weinende Patient
Quelle: MMW Fortschritte der Medizin Heft 38, 2010
Der 61-jährige Herr L. stellt sich in der hausärztlichen Praxis vor und berichtet mit Tränen in den Augen von einer permanent traurigen Stimmungslage. Er gehe früh zu Bett, sei aber trotzdem nie ausgeschlafen. Nachts wache er mehrmals auf, könne dann lange nicht mehr einschlafen und fühle sich morgens wie gerädert. Zu früheren Hobbys wie Tennis und Schwimmen, Freizeitaktivitäten mit seiner Familie oder einem Treffen mit Freunden könne er sich überhaupt nicht mehr aufraffen. Eigentlich interessiere ihn das alles auch nicht mehr. Es bereite ihm schon Schwierigkeiten, sich auf einen Zeitungsartikel zu konzentrieren. Seine Libido habe sehr stark nachgelassen. Zudem habe er weniger Appetit und insgesamt sieben Kilogramm Gewicht verloren.
Heutiger Gastbeitrag:
Diagnose: „depressive Episode“ - Der weinende Patient
Quelle: MMW Fortschritte der Medizin Heft 38, 2010
Der 61-jährige Herr L. stellt sich in der hausärztlichen Praxis vor und berichtet mit Tränen in den Augen von einer permanent traurigen Stimmungslage. Er gehe früh zu Bett, sei aber trotzdem nie ausgeschlafen. Nachts wache er mehrmals auf, könne dann lange nicht mehr einschlafen und fühle sich morgens wie gerädert. Zu früheren Hobbys wie Tennis und Schwimmen, Freizeitaktivitäten mit seiner Familie oder einem Treffen mit Freunden könne er sich überhaupt nicht mehr aufraffen. Eigentlich interessiere ihn das alles auch nicht mehr. Es bereite ihm schon Schwierigkeiten, sich auf einen Zeitungsartikel zu konzentrieren. Seine Libido habe sehr stark nachgelassen. Zudem habe er weniger Appetit und insgesamt sieben Kilogramm Gewicht verloren.
Der oben beschriebenen Patient berichtet weiter: Im Herbst des letzten Jahres habe er während seines Umzugs mehrere Wochen unter einer Diarrhö gelitten, die er auf Stress zurückgeführt habe. Zudem leide er seit acht Jahren an Lumboischialgien. Er schätze, dass in den letzten drei Jahren seine Stimmung kontinuierlich schlechter geworden sei. Seine Arbeit falle ihm zunehmend schwerer. Es häufe sich immer mehr unerledigte Arbeit an, er brauche für alles länger und fühle sich zunehmend überfordert und unter Druck. Im Kundenkontakt sei er unsicher und habe Angst vor Kundengesprächen, weil er befürchte, dass ihm Fehler unterlaufen oder ihm die Kunden anmerken könnten, dass er weniger leistungsfähig geworden sei.
Kurzzeitgedächtnisstörungen seien ihm ebenfalls seit etwa zwei Jahren aufgefallen, er verlege Gegenstände und könne sich nach einem Gang von einem Zimmer in ein anderes nicht erinnern, was er da hätte verrichten wollen. Einmal habe er versehentlich den Herd in der Küche nicht ausgeschaltet. Diese Kurzzeitgedächtnisstörungen träten etwa viermal wöchentlich ohne Progredienz oder Alltagsrelevanz auf und würden weder ihn noch seine Frau beunruhigen. Er halte seine Vergesslichkeit für altersentsprechend. Er sei noch in der Lage, Auto zu fahren, finanzielle Angelegenheiten fehlerfrei per Onlinebanking zu erledigen und zu kochen. Ebenso werden räumliche Orientierungsstörungen in vertrauter oder fremder Umgebung verneint.
Der Patient gibt an, noch nie in ambulanter oder stationärer psychiatrischer bzw. psychotherapeutischer Behandlung gewesen zu sein. Auch Psychopharmaka habe er nie eingenommen.
Trotz in der Vergangenheit wiederholt aufgetretener Suizidgedanken ist Herr L. zur Zeit der Exploration glaubhaft von akuter Eigengefährdung distanziert.
Neben Lumboischialgien, Myalgien und einer Borreliose ohne Gehirnbeteiligung bestehen keine Vorerkrankungen. Aktuell nehme er gar keine Medikamente ein. Die vorgelegten auswärtigen Untersuchungen sind ohne richtungsweisenden pathologischen Befund (cMRT, LP, EEG, Laborwerte, EKG, Röntgen). Ein Kurztest auf Demenz (Mini Mental State) ergibt keinen psychopathologischen Befund.
Wegen der Schlafstörung wird ein weiteres Antidepressivum (Mirtazapin) in niedriger Dosis (7,5 mg zur Nacht) verordnet. Bereits in der ersten Nacht, so der Bericht des Patienten, sei der Nachtschlaf deutlich besser gewesen.
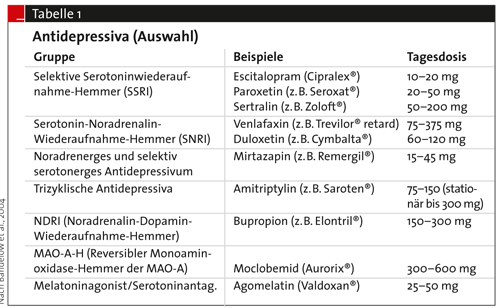
Depressionen werden vorwiegend mit Antidepressiva und Psychotherapie behandelt, wobei diese synergistisch wirken. Antidepressiva können durchaus in der Hausarztpraxis eingesetzt werden (Tab. 1). Neuroleptika werden nur als Komedikation mit Antidepressiva bei wahnhafter Depression verwendet. Benzodiazepine sollten, wenn überhaupt, nur kurzfristig zur Überbrückung der Zeit bis zum Wirkeintritt der Antidepressiva oder bei Suizidalität eingesetzt werden; sie haben keine antidepressive Wirkung. In manchen Fällen hilft eine Wachtherapie (Schlafentzug). Die Wirkung der Lichttherapie ist umstritten. Neuere Methoden wie die repetitive transkranielle Magnetstimulation sind noch nicht etabliert, da ausreichende kontrollierte Studien bislang fehlen.
Nicht immer ist es notwendig, dass ein Patient mit einer Depression in eine Klinik aufgenommen wird. Allerdings ist ein Klinikaufenthalt nicht zu vermeiden, wenn der Patient suizidgefährdet ist oder wenn er aufgrund seiner schweren Depression nicht mehr allein für sich sorgen kann. Hinweis: Dieser Artikel stammt aus (MMW Fortschritte der Medizin, Heft 38, 2010). Er wurde mit freundlicher Genehmigung der Redaktion MMW Fortschritte der Medizin hier präsentiert.
Kurzzeitgedächtnisstörungen seien ihm ebenfalls seit etwa zwei Jahren aufgefallen, er verlege Gegenstände und könne sich nach einem Gang von einem Zimmer in ein anderes nicht erinnern, was er da hätte verrichten wollen. Einmal habe er versehentlich den Herd in der Küche nicht ausgeschaltet. Diese Kurzzeitgedächtnisstörungen träten etwa viermal wöchentlich ohne Progredienz oder Alltagsrelevanz auf und würden weder ihn noch seine Frau beunruhigen. Er halte seine Vergesslichkeit für altersentsprechend. Er sei noch in der Lage, Auto zu fahren, finanzielle Angelegenheiten fehlerfrei per Onlinebanking zu erledigen und zu kochen. Ebenso werden räumliche Orientierungsstörungen in vertrauter oder fremder Umgebung verneint.
Der Patient gibt an, noch nie in ambulanter oder stationärer psychiatrischer bzw. psychotherapeutischer Behandlung gewesen zu sein. Auch Psychopharmaka habe er nie eingenommen.
Finanzielle Sorgen
Nach dem Realschulabschluss hatte Herr L. eine Ausbildung zum Versicherungskaufmann abgeschlossen und danach zwei Jahre in einer Schadensabteilung gearbeitet. Anschließend hatte er als selbstständiger Mitarbeiter eine Versicherungsagentur übernommen, die er mit gutem finanziellem Erfolg ausgebaut und geleitet habe. Im Jahr 2009 hatte er sein Haus verkauft, da es zu viel Arbeit gemacht habe und außerdem finanziell nicht mehr zu halten gewesen sei. Seine Ehefrau habe deshalb ihre Tätigkeit in der Krankenhausverwaltung wieder aufnehmen müssen. Alle drei Töchter wohnen noch zuhause.Problematische Familienanamnese
Familienanamnestisch ist zu erfahren, dass die Mutter des Patienten mit 65 Jahren an einer Depression erkrankt sei und heute mit 83 Jahren an einer Demenz leide. Der Vater sei mit 88 Jahren infolge einer Herzerkrankung verstorben und habe unter einer schweren Demenz gelitten. Ein Bruder sei schwer depressiv gewesen, dabei manchmal fremdaggressiv und verrätselt; er spiele zwanghaft Schach. Eine elf Jahre ältere Schwester habe sich mit 30 Jahren vermutlich suizidiert. Ein weiterer Bruder sei im Alter von elf Jahren an einer Kinderkrankheit verstorben. Zwei jüngere Schwestern seien gesund.
Klinisches Bild
Der psychopathologische Befund zeigt einen wachen, bewusstseinsklaren, zu allen Qualitäten orientierten, antriebsgeminderten Patienten mit deutlich gedrückter Stimmungslage und Morgentief. Er wirkt im Kontakt unsicher und gibt eine subjektive Konzentrationsminderung, Interessensverlust, sozialen Rückzug, Versagensgefühle, ungerichtete Ängste, Zukunftsängste, Ängste vor körperlicher Erkrankung und eine erhöhte Introspektionsneigung an. Jeglicher Substanzmittelabusus wird glaubhaft verneint. Der Patient berichtet über Durchschlafstörungen mit um etwa zwei Stunden unterbrochenem Nachtschlaf, Libidoverlust, eine Appetitminderung sowie einem deutlichen Gewichtsverlust im letzten Jahr.Trotz in der Vergangenheit wiederholt aufgetretener Suizidgedanken ist Herr L. zur Zeit der Exploration glaubhaft von akuter Eigengefährdung distanziert.
Neben Lumboischialgien, Myalgien und einer Borreliose ohne Gehirnbeteiligung bestehen keine Vorerkrankungen. Aktuell nehme er gar keine Medikamente ein. Die vorgelegten auswärtigen Untersuchungen sind ohne richtungsweisenden pathologischen Befund (cMRT, LP, EEG, Laborwerte, EKG, Röntgen). Ein Kurztest auf Demenz (Mini Mental State) ergibt keinen psychopathologischen Befund.
Diagnostische Beurteilung
Nach ICD-10 erfüllt der Patient die Kriterien einer schweren depressiven Episode. Es scheint eine starke familiäre Disposition für Depression vorzuliegen. Da bei Herrn L. starke Konzentrationsund Antriebsstörungen bestehen und beide Eltern unter Demenz litten, muss eine beginnende Demenz ausgeschlossen werden. Die kognitiven Leistungseinbußen werden jedoch als „Pseudodemenz“ im Rahmen einer Depression interpretiert, da die Demenzdiagnostik keine pathologischen Befunde erbringt.Therapieverlauf
Da der Patient nicht suizidal ist, wird eine stationäre Aufnahme als nicht indiziert angesehen. Die Behandlung wird mit einem Serotonin-Noradrenalin-Wiederaufnahme- Hemmer begonnen (1 Tbl. 60 mg Duloxetin [Cymbalta®]/Tag morgens). Nach vier Wochen berichtet der Patient über eine Aufhellung der Stimmung, die ihm jedoch noch nicht als ausreichend erscheint. Die Dosis wird auf 120 mg/Tag erhöht. Nach zwei weiteren Wochen bessert sich die Depression deutlich. Herr L. kann seine Arbeit wieder aufnehmen. Seine früheren Befürchtungen, in seinem Job überfordert zu sein, seien „wie weggeblasen“. Dem Patienten wird geraten, die Behandlung über insgesamt ein Jahr in gleicher Dosierung weiterzuführen. Zudem wird ihm eine begleitende Verhaltenstherapie empfohlen.Wegen der Schlafstörung wird ein weiteres Antidepressivum (Mirtazapin) in niedriger Dosis (7,5 mg zur Nacht) verordnet. Bereits in der ersten Nacht, so der Bericht des Patienten, sei der Nachtschlaf deutlich besser gewesen.
Therapieoptionen bei Depressionen
Depressionen werden vorwiegend mit Antidepressiva und Psychotherapie behandelt, wobei diese synergistisch wirken. Antidepressiva können durchaus in der Hausarztpraxis eingesetzt werden (Tab. 1). Neuroleptika werden nur als Komedikation mit Antidepressiva bei wahnhafter Depression verwendet. Benzodiazepine sollten, wenn überhaupt, nur kurzfristig zur Überbrückung der Zeit bis zum Wirkeintritt der Antidepressiva oder bei Suizidalität eingesetzt werden; sie haben keine antidepressive Wirkung. In manchen Fällen hilft eine Wachtherapie (Schlafentzug). Die Wirkung der Lichttherapie ist umstritten. Neuere Methoden wie die repetitive transkranielle Magnetstimulation sind noch nicht etabliert, da ausreichende kontrollierte Studien bislang fehlen.Nicht immer ist es notwendig, dass ein Patient mit einer Depression in eine Klinik aufgenommen wird. Allerdings ist ein Klinikaufenthalt nicht zu vermeiden, wenn der Patient suizidgefährdet ist oder wenn er aufgrund seiner schweren Depression nicht mehr allein für sich sorgen kann. Hinweis: Dieser Artikel stammt aus (MMW Fortschritte der Medizin, Heft 38, 2010). Er wurde mit freundlicher Genehmigung der Redaktion MMW Fortschritte der Medizin hier präsentiert.
unser Tipp
3 Monate MMW gratis testen
Du kannst die MMW Fortschritte der Medizin jetzt im kostenlosen Test-Abo ausführlich auf Herz und Nieren prüfen - sichere dir noch heute dein Gratis-Test-Abo und lass dich Woche für Woche aus allen Bereichen der Medizin umfassend informieren. Du erhältst dann gratis für 12 Wochen alle 7 Tage die neuesten Informationen aus der Welte der Medizin in lesenswerter Form!



 MEDI-LEARN
MEDI-LEARN

 Cartoons
Cartoons
 Cartoons
Cartoons